
Conozca la gestión de cuidados de enfermería de pacientes con enfermedad pulmonar obstructiva crónica.
Contenidos
¿Qué es la enfermedad pulmonar obstructiva crónica?
Las enfermeras atienden a pacientes con EPOC en todo el espectro de la atención, desde la atención ambulatoria hasta la atención domiciliaria, el departamento de emergencias, la atención crítica y los entornos de hospicio.
- La Enfermedad Pulmonar Obstructiva Crónica (EPOC) es una condición de disnea crónica con limitación del flujo de aire espiratorio que no fluctúa significativamente.
- La Enfermedad Pulmonar Obstructiva Crónica ha sido definida por la Iniciativa Global para la Enfermedad Pulmonar Obstructiva Crónica como «una enfermedad prevenible y tratable con algunos efectos extrapulmonares significativos que pueden contribuir a la gravedad en pacientes individuales».
- Esta definición actualizada es una descripción amplia de la EPOC y sus signos y síntomas.
Clasificación
Hay dos clasificaciones de la EPOC: bronquitis crónica y enfisema. Estos dos tipos de EPOC a veces pueden ser confusos porque hay pacientes que tienen signos y síntomas superpuestos de estos dos procesos de enfermedad distintos.
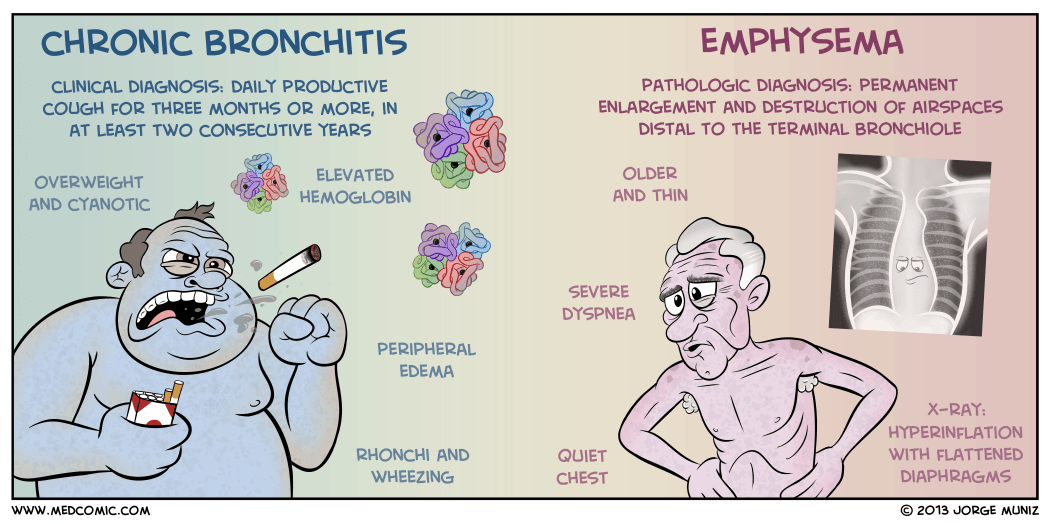
Bronquitis crónica
- La bronquitis crónica es una enfermedad de las vías respiratorias y se define como la presencia de tos y producción de esputo durante al menos 3 meses en cada uno de los 2 años consecutivos .
- La bronquitis crónica también se denomina «hinchazón azul» .
- Los contaminantes o alérgenos irritan las vías respiratorias y provocan la producción de esputo por las glándulas secretoras de moco y las células caliciformes.
- Una amplia gama de infecciones virales, bacterianas y micoplásmicas pueden producir episodios agudos de bronquitis.
Enfisema
- El enfisema pulmonar es un término patológico que describe una distensión anormal de los espacios aéreos más allá de los bronquiolos terminales y la destrucción de las paredes de los alvéolos.
- A las personas con enfisema también se las llama «hinchazón rosa».
- Existe una alteración del intercambio de dióxido de carbono y oxígeno, y el intercambio es el resultado de la destrucción de las paredes de los alvéolos sobredistendidos.
- Hay dos tipos principales de enfisema: panlobulillar y centrolobulillar.
- En panlobulillar , hay destrucción del bronquiolo respiratorio, el conducto alveolar y el alvéolo.
- Todos los espacios del lóbulo se agrandan.
- En centrolobulillar , los cambios patológicos ocurren principalmente en el centro del lóbulo secundario.
Fisiopatología
En la EPOC, la limitación del flujo de aire es tanto progresiva como asociada con una respuesta inflamatoria anormal de los pulmones a gases o partículas nocivas.
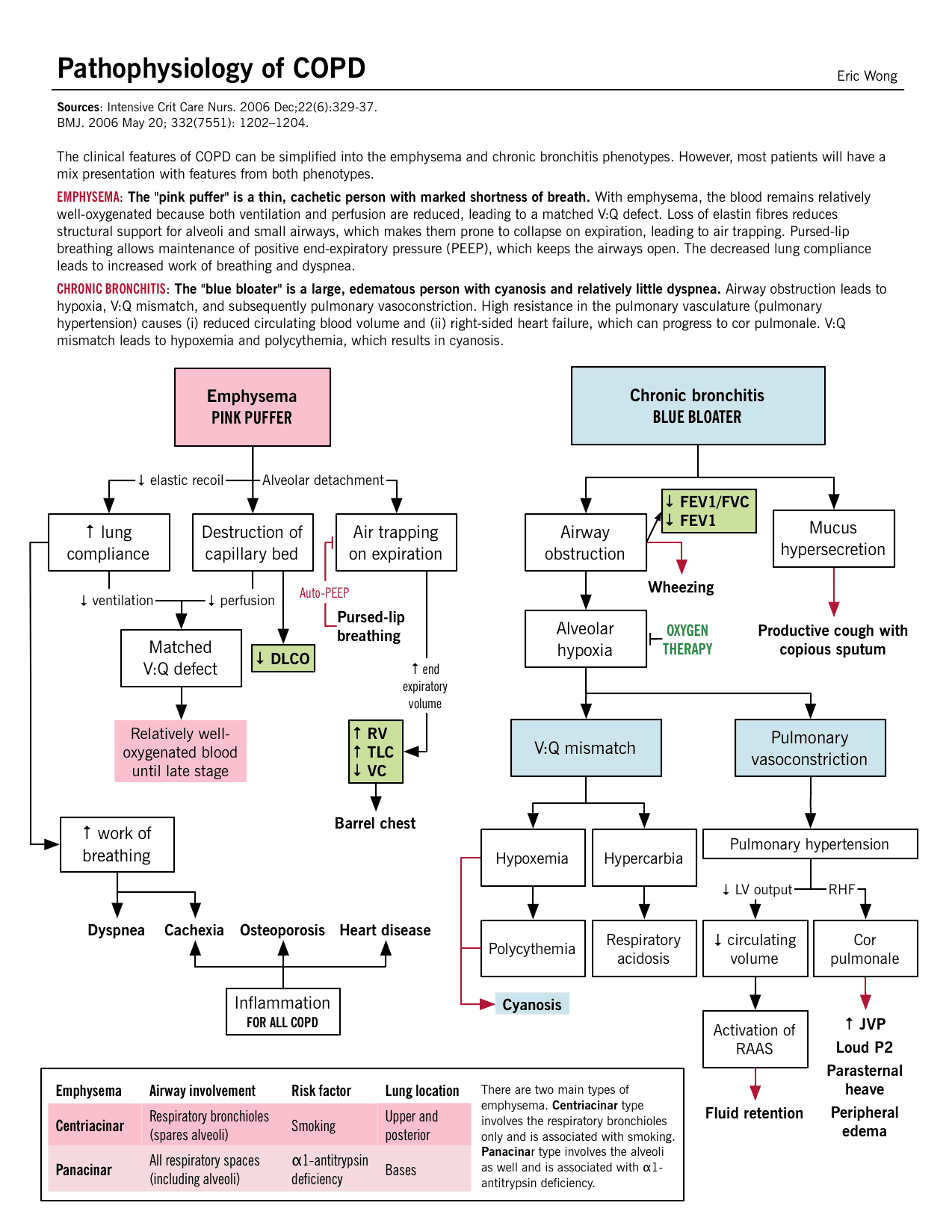
- Se produce una respuesta inflamatoria en las vías respiratorias proximales y periféricas, el parénquima pulmonar y la vasculatura pulmonar.
- Debido a la inflamación crónica, se producen cambios y estrechamiento en las vías respiratorias.
- Hay un aumento en el número de células caliciformes y glándulas submucosas agrandadas que conducen a la hipersecreción de moco.
- Formación de cicatrices. Esto puede causar la formación de cicatrices a largo plazo y el estrechamiento de la luz de las vías respiratorias.
- Destrucción de la pared . La destrucción de la pared alveolar conduce a la pérdida de las inserciones alveolares y a una disminución del retroceso elástico.
- El proceso inflamatorio crónico afecta la vasculatura pulmonar y provoca el engrosamiento del revestimiento de los vasos y la hipertrofia del músculo liso .
Epidemiología
La mortalidad por EPOC ha aumentado desde entonces, mientras que otras enfermedades tienen una mortalidad decreciente.
- La EPOC es la cuarta causa principal de muerte en los Estados Unidos.
- La EPOC también es responsable de la muerte de 125.000 estadounidenses cada año.
- La mortalidad por EPOC entre las mujeres ha aumentado y, en 2005, más mujeres que hombres murieron de EPOC.
- Aproximadamente 12 millones de estadounidenses viven con un diagnóstico de EPOC.
- Otros 2 millones pueden tener EPOC pero no han sido diagnosticados.
- El costo anual de la EPOC es de aproximadamente $ 42.6 mil millones con un gasto total en atención médica de $ 26.7 mil millones.
Causas
Las causas de la EPOC incluyen factores ambientales y factores del huésped. Estos incluyen:
- Fumar deprime la actividad de las células carroñeras y afecta el mecanismo de limpieza ciliar del tracto respiratorio.
- Exposición ocupacional. La exposición prolongada e intensa al polvo y productos químicos ocupacionales, la contaminación del aire interior y la contaminación del aire exterior contribuyen al desarrollo de la EPOC.
- Anormalidades genéticas . El factor de riesgo genético bien documentado es una deficiencia de alfa1-antitripsina, un inhibidor de la enzima que protege el parénquima pulmonar de lesiones.
Manifestaciones clínicas
La historia natural de la EPOC es variable, pero generalmente es una enfermedad progresiva.
- La tos crónica . La tos crónica es uno de los síntomas principales de la EPOC.
- Producción de esputo . Hay una hiperestimulación de las células caliciformes y de la glándula secretora de moco que conduce a la sobreproducción de esputo.
- Disnea de esfuerzo . La disnea suele ser progresiva, persistente y empeora con el ejercicio.
- Disnea en reposo . A medida que avanza la EPOC, puede aparecer disnea en reposo.
- Pérdida de peso . La disnea interfiere con la alimentación y el trabajo de respirar agota la energía.
- Cofre de barril . En pacientes con enfisema, la configuración del tórax torácico en barril resulta de una posición más fija de las costillas en la posición inspiratoria y de la pérdida de elasticidad.
Prevención
La prevención de la EPOC nunca es imposible. La disciplina y la coherencia son las claves para librarse de las enfermedades pulmonares crónicas.
- Dejar de fumar . Esta es la intervención más rentable para reducir el riesgo de desarrollar EPOC y detener su progresión.
- Los proveedores de atención médica deben promover el abandono explicando los riesgos de fumar y personalizando el mensaje de «riesgo» para el paciente.
Complicaciones
Hay dos complicaciones importantes de la EPOC que ponen en peligro la vida: insuficiencia respiratoria y fallo.
- Insuficiencia respiratoria . La agudeza y la aparición de insuficiencia respiratoria dependen de la función pulmonar basal, la oximetría de pulso o los valores de gasometría arterial , las condiciones comórbidas y la gravedad de otras complicaciones de la EPOC.
- Insuficiencia respiratoria . Esto puede ser agudo o crónico y puede requerir asistencia respiratoria hasta que se puedan tratar otras complicaciones agudas.
Hallazgos de evaluación y diagnóstico
El diagnóstico y la evaluación de la EPOC deben realizarse con cuidado, ya que los tres síntomas principales son comunes entre los trastornos pulmonares crónicos.
- Historial de salud . La enfermera debe obtener un historial médico completo de los pacientes con EPOC conocida o potencial.
- Estudios de función pulmonar . Los estudios de función pulmonar se utilizan para ayudar a confirmar el diagnóstico de EPOC, determinar la gravedad de la enfermedad y monitorear la progresión de la enfermedad.
- Espirometría . La espirometría se utiliza para evaluar la obstrucción de las vías respiratorias, que está determinada por la relación entre el FEV1 y la capacidad vital forzada.
- ABG . La medición de los gases en sangre arterial se utiliza para evaluar la oxigenación y el intercambio gaseoso iniciales y es especialmente importante en la EPOC avanzada.
- Radiografía de tórax . Se puede obtener una radiografía de tórax para excluir diagnósticos alternativos.
- Tomografía computarizada . La tomografía computarizada de tórax puede ayudar en el diagnóstico diferencial.
- Detección de deficiencia de alfa1-antitripsina . El cribado se puede realizar en pacientes menores de 45 años y en aquellos con un fuerte historial familiar de EPOC.
- Radiografía de tórax: puede revelar hiperinsuflación de los pulmones, diafragma aplanado, aumento del espacio aéreo retroesternal, disminución de las marcas / ampollas vasculares (enfisema), aumento de las marcas broncovasculares (bronquitis), hallazgos normales durante los períodos de remisión ( asma ).
- Pruebas de función pulmonar: se realizan para determinar la causa de la disnea, si la anomalía funcional es obstructiva o restrictiva, para estimar el grado de disfunción y para evaluar los efectos de la terapia, por ejemplo, broncodilatadores. También se pueden realizar estudios de función pulmonar durante el ejercicio para evaluar la tolerancia a la actividad en aquellos con deterioro pulmonar conocido / progresión de la enfermedad.
- El volumen espiratorio forzado durante 1 segundo (FEV 1 ): la reducción del FEV 1 no solo es la forma estándar de evaluar el curso clínico y el grado de reversibilidad en respuesta a la terapia, sino que también es un importante predictor del pronóstico.
- Capacidad pulmonar total (TLC), capacidad residual funcional (FRC) y volumen residual (RV): puede aumentar, lo que indica atrapamiento de aire. En la enfermedad pulmonar obstructiva, el RV constituirá la mayor parte de la TLC.
- Gasometría arterial ( GA ): determina el grado y la gravedad del proceso de la enfermedad, p. Ej., La Pao 2 está disminuida con mayor frecuencia y la Paco 2 es normal o aumenta en la bronquitis crónica y enfisema , pero a menudo disminuye en el asma ; pH normal o acidótico, alcalosis respiratoria leve secundaria a hiperventilación ( enfisema moderado o asma ).
- Prueba D L CO: evalúa la difusión en los pulmones. El monóxido de carbono se usa para medir la difusión de gas a través de la membrana alveocapilar. Debido a que el monóxido de carbono se combina con la hemoglobina 200 veces más fácilmente que el oxígeno, afecta fácilmente los alvéolos y las vías respiratorias pequeñas donde se produce el intercambio de gases. El enfisema es la única enfermedad obstructiva que causa disfunción de la difusión.
- Broncograma: puede mostrar dilatación cilíndrica de los bronquios en la inspiración; colapso bronquial por espiración forzada ( enfisema ); conductos mucosos agrandados (bronquitis).
- Gammagrafía pulmonar: se pueden realizar estudios de perfusión / ventilación para diferenciar entre las diversas enfermedades pulmonares. La EPOC se caracteriza por un desajuste de la perfusión y la ventilación (es decir, áreas de ventilación anormal en el área del defecto de perfusión).
- Hemograma completo (CBC) y diferencial: aumento de hemoglobina ( enfisema avanzado ), aumento de eosinófilos (asma).
- Química sanguínea: se mide la alfa 1 -antitripsina para verificar la deficiencia y el diagnóstico de enfisema primario .
- Cultivo de esputo: determina la presencia de infección , identifica patógenos.
- Examen citológico: descarta una malignidad subyacente o un trastorno alérgico.
- Electrocardiograma (ECG): desviación del eje a la derecha, ondas P puntiagudas (asma grave); arritmias auriculares (bronquitis), ondas P altas y puntiagudas en las derivaciones II, III, AVF (bronquitis, enfisema ); eje QRS vertical (enfisema).
- ECG de esfuerzo , prueba de esfuerzo : ayuda a evaluar el grado de disfunción pulmonar, evaluar la eficacia de la terapia con broncodilatadores, planificar / evaluar el programa de ejercicios.
Administración medica
Los proveedores de atención médica realizan el manejo médico considerando primero los datos de la evaluación y haciendo coincidir la intervención adecuada con la manifestación existente.
Terapia farmacológica
- Broncodilatadores . Los broncodilatadores alivian el broncoespasmo alterando el tono del músculo liso y reducen la obstrucción de las vías respiratorias al permitir una mayor distribución de oxígeno por los pulmones y mejorar la ventilación alveolar.
- Corticoesteroides . Se puede prescribir un ciclo de prueba corto de corticosteroides orales a los pacientes para determinar si la función pulmonar mejora y los síntomas disminuyen.
- Otros medicamentos . Otros tratamientos farmacológicos que pueden usarse en la EPOC incluyen la terapia de aumento de alfa1-antitripsina, agentes antibióticos, agentes mucolíticos , agentes antitusivos, vasodilatadores y narcóticos .
Manejo de las exacerbaciones
- La optimización de los medicamentos broncodilatadores es una terapia de primera línea e implica identificar los mejores medicamentos o combinaciones de medicamentos que se toman en un horario regular para un paciente específico.
- Hospitalización . Las indicaciones de hospitalización por exacerbación aguda de la EPOC incluyen disnea grave que no responde al tratamiento inicial, confusión o letargo, fatiga de los músculos respiratorios , movimiento paradójico de la pared torácica y edema periférico.
- Terapia de oxígeno . A la llegada del paciente a la sala de emergencias, se administra oxigenoterapia suplementaria y se realiza una evaluación rápida para determinar si la exacerbación es potencialmente mortal.
- Antibióticos . Se ha demostrado que los antibióticos son de algún beneficio para los pacientes con aumento de la disnea, aumento de la producción de esputo y aumento de la purulencia del esputo.
Manejo quirúrgico
Los pacientes con EPOC también tienen opciones de cirugía para mejorar su condición.
- Bullectomía . La bullectomía es una opción quirúrgica para pacientes seleccionados con enfisema bulloso y puede ayudar a reducir la disnea y mejorar la función pulmonar.
- Cirugía de reducción de volumen pulmonar . La cirugía de reducción del volumen pulmonar es una cirugía paliativa en pacientes con enfermedad homogénea o enfermedad que se enfoca en un área y no se extiende por todos los pulmones.
- Trasplante de pulmón . El trasplante de pulmón es una opción viable para el tratamiento quirúrgico definitivo del enfisema en etapa terminal.
La gestión de enfermería
El manejo de los pacientes con EPOC debe incorporarse con la enseñanza y la mejora del estado respiratorio del paciente.
Evaluación de enfermería
La evaluación del sistema respiratorio debe realizarse de forma rápida pero precisa.
- Evaluar la exposición del paciente a factores de riesgo.
- Evaluar el historial médico pasado y presente del paciente.
- Evalúe los signos y síntomas de la EPOC y su gravedad.
- Evaluar el conocimiento del paciente sobre la enfermedad.
- Evalúe los signos vitales del paciente.
- Evalúe el patrón y los sonidos respiratorios.
Diagnóstico
El diagnóstico de EPOC dependería principalmente de los datos de evaluación recopilados por los miembros del equipo de atención médica.
- Intercambio de gases alterado debido a la inhalación crónica de toxinas.
- Aclaramiento ineficaz de las vías respiratorias relacionado con broncoconstricción, aumento de la producción de moco, tos ineficaz y otras complicaciones.
- Patrón respiratorio ineficaz relacionado con dificultad para respirar, moco, broncoconstricción e irritantes de las vías respiratorias.
- Déficit de autocuidado relacionado con la fatiga.
- Intolerancia a la actividad relacionada con hipoxemia y patrones respiratorios ineficaces.
Planificación y metas
Artículo principal: 5 planes de atención de enfermería para la enfermedad pulmonar obstructiva crónica (EPOC)
Los objetivos a alcanzar en pacientes con EPOC incluyen:
- Mejora del intercambio de gases.
- Consecución de la limpieza de las vías respiratorias.
- Mejora del patrón respiratorio.
- Independencia en las actividades de autocuidado.
- Mejora de la intolerancia a la actividad.
- Ventilación / oxigenación adecuada para cubrir las necesidades de autocuidado.
- Ingesta nutricional que satisface las necesidades calóricas.
- Infección tratada / prevenida.
- Se comprende el proceso / pronóstico de la enfermedad y el régimen terapéutico.
- Planifique en el lugar para satisfacer las necesidades después del alta.
Prioridades de enfermería
- Mantener la permeabilidad de las vías respiratorias.
- Ayudar con medidas para facilitar el intercambio de gases.
- Mejora la ingesta nutricional.
- Previene complicaciones, progresión lenta de la condición.
- Brindar información sobre el proceso / pronóstico de la enfermedad y el régimen de tratamiento.
Intervenciones de enfermería
La enseñanza al paciente y la familia es una importante intervención de enfermería para mejorar el autocuidado en pacientes con cualquier trastorno pulmonar crónico.
Para lograr la limpieza de las vías respiratorias:
- La enfermera debe administrar adecuadamente broncodilatadores y corticosteroides y estar alerta a los posibles efectos secundarios.
- Tos directa o controlada . La enfermera instruye al paciente sobre la tos directa o controlada, que es más eficaz y reduce la fatiga asociada con la tos fuerte no dirigida.
Para mejorar el patrón de respiración:
- Entrenamiento de los músculos inspiratorios . Esto puede ayudar a mejorar el patrón de respiración.
- Respiración diafragmática . La respiración diafragmática reduce la frecuencia respiratoria, aumenta la ventilación alveolar y, en ocasiones, ayuda a expulsar la mayor cantidad de aire posible durante la espiración.
- Respiración con los labios fruncidos . La respiración con los labios fruncidos ayuda a ralentizar la espiración, evita el colapso de las vías respiratorias pequeñas y controla la frecuencia y la profundidad de la respiración.
Para mejorar la intolerancia a la actividad:
- Maneja las actividades diarias . Las actividades diarias deben ser de ritmo a través de los dispositivos de día y de apoyo puede ser también utilizado para disminuir el gasto de energía.
- Entrenamiento con ejercicios . El entrenamiento con ejercicios puede ayudar a fortalecer los músculos de las extremidades superiores e inferiores y mejorar la tolerancia y la resistencia al ejercicio.
- Ayudas para caminar . Se puede recomendar el uso de ayudas para caminar para mejorar los niveles de actividad y la deambulación.
Para monitorear y manejar posibles complicaciones:
- Controle los cambios cognitivos . La enfermera debe vigilar los cambios cognitivos, como cambios de personalidad y comportamiento y deterioro de la memoria .
- Monitoree los valores de la oximetría de pulso . Los valores de oximetría de pulso se utilizan para evaluar la necesidad de oxígeno del paciente y administrar oxígeno suplementario según lo prescrito.
- Prevenga la infección . La enfermera debe alentar al paciente a que se vacune contra la influenza y S. pneumonia porque el paciente es propenso a infecciones respiratorias.
Evaluación
Durante la evaluación, la efectividad del plan de atención se mediría si finalmente se lograran los objetivos y el paciente:
- Identifica los peligros de fumar cigarrillos.
- Identifica recursos para dejar de fumar.
- Se inscribe en el programa para dejar de fumar.
- Minimiza o elimina exposiciones.
- Verbaliza la necesidad de líquidos.
- Está libre de infección.
- Practica técnicas de respiración.
- Realiza actividades con menos dificultad para respirar.
Pautas para el alta y el cuidado domiciliario
Es importante que la enfermera evalúe el conocimiento del paciente y sus familiares sobre el autocuidado y el régimen terapéutico.
- Establecer metas. Si la EPOC es leve, los objetivos del tratamiento son aumentar la tolerancia al ejercicio y prevenir una mayor pérdida de la función pulmonar, mientras que si la EPOC es grave, estos objetivos son preservar la función pulmonar actual y aliviar los síntomas tanto como sea posible.
- Control de temperatura. La enfermera debe instruir al paciente para que evite los extremos de calor y frío porque el calor aumenta la temperatura y, por lo tanto, el aumento de las necesidades de oxígeno y las grandes altitudes aumentan la hipoxemia.
- Moderación de actividades. El paciente debe adaptar un estilo de vida de actividad moderada y evitar perturbaciones emocionales y situaciones estresantes que puedan desencadenar un episodio de tos.
- Reentrenamiento respiratorio. La enfermera de atención domiciliaria debe proporcionar la educación y el reentrenamiento respiratorio necesarios para optimizar el estado funcional del paciente.
Pautas de documentación
La documentación es una parte esencial de la historia clínica del paciente porque las intervenciones y los medicamentos administrados y realizados se reflejan en esta parte.
- Documentar los resultados de la evaluación, incluida la frecuencia respiratoria, el carácter de los sonidos respiratorios; frecuencia, cantidad y aparición de secreciones hallazgos de laboratorio y nivel de actividad mental.
- Documente las condiciones que interfieren con el suministro de oxígeno.
- Documentar el plan de atención y las intervenciones específicas.
- Documente los litros de oxígeno suplementario.
- Documentar las respuestas del paciente al tratamiento, la enseñanza y las acciones realizadas.
- Documentar plan de enseñanza.
- Documentar las modificaciones al plan de cuidados.
- Documentar el logro o el progreso hacia las metas.
Prueba de práctica: Enfermedad pulmonar obstructiva crónica (EPOC)
1. Como causa de muerte en los Estados Unidos, la EPOC clasifica:
Un segundo.
B. Tercero.
C. Cuarto.
D. Quinto.
2. Dos enfermedades comunes a la etiología de la EPOC son:
A. Asma y atelectasia.
B. Bronquitis crónica y enfisema.
C. Neumonía y pleuresía.
D. Tuberculosis y derrame pleural.
3. La fisiopatología subyacente de la EPOC es:
A. Vías respiratorias inflamadas que obstruyen el flujo de aire.
B. Secreción de moco que bloquea las vías respiratorias.
C. Destrucción de la pared alveolar.
D. Caracterizado por variaciones en todo lo anterior.
4. La respuesta inflamatoria anormal en los pulmones ocurre principalmente en:
A. Vías aéreas.
B. Parénquima.
C. Vasculatura pulmonar.
D. Áreas identificadas en todo lo anterior.
5. El factor de riesgo ambiental más importante en el enfisema es:
A. Contaminación del aire.
B. Alergenos.
C. Agentes infecciosos.
D. Fumar cigarrillos.
Respuestas y fundamento
1. Respuesta: C. Cuarto
La EPOC es la cuarta causa principal de muerte en los Estados Unidos.
2. Respuesta: B. Bronquitis crónica y enfisema
La bronquitis crónica y el enfisema pertenecen a la antigua clasificación de la EPOC.
- Opción A: el asma puede ser una de las enfermedades pulmonares crónicas, pero la atelectasia no lo es.
- Opción C: La neumonía y la pleuresía no se clasifican en la EPOC.
- Opción D: La tuberculosis y el derrame pleural no son enfermedades pulmonares crónicas.
3. Respuesta: D. Caracterizado por variaciones en todo lo anterior.
La inflamación, la hipersecreción de moco y la destrucción de la pared alveolar se incluyen en la fisiopatología de la EPOC.
- Opción A: la inflamación se produce a través de las vías respiratorias proximales y periféricas, el parénquima pulmonar y la vasculatura pulmonar.
- Opción B: La hipersecreción se produce debido al aumento del número de células caliciformes.
- Opción C: la destrucción de la pared alveolar conduce a la pérdida de las inserciones alveolares y a una disminución del retroceso elástico.
4. Respuesta: D. Áreas identificadas en todo lo anterior
Las vías respiratorias, el parénquima y la vasculatura pulmonar sufren inflamación en la EPOC.
- Opción A: las vías respiratorias están inflamadas en la EPOC.
- Opción B: el parénquima pulmonar experimenta una respuesta inflamatoria en la EPOC.
- Opción C: la vasculatura pulmonar se ve afectada por la inflamación en la EPOC.
5. Respuesta: D. Fumar cigarrillos
El tabaquismo es el factor más importante en el desarrollo del enfisema.
- Opción A: La contaminación del aire es un factor de riesgo en el desarrollo de enfisema, pero no es el factor principal.
- Opción B: los alérgenos pueden contribuir al desarrollo del enfisema, pero no es el factor principal.
- Opción C: Los agentes infecciosos son parte de los factores de riesgo de enfisema, pero no es el factor principal.
Ver también
Publicaciones relacionadas con la Enfermedad Pulmonar Obstructiva Crónica (EPOC):
- 10 EPOC: planes de cuidados de enfermería para la bronquitis
- 5 planes de atención de enfermería para la enfermedad pulmonar obstructiva crónica (EPOC)
- 8 planes de atención de enfermería para la neumonía