
Gina había sido gerente de ventas durante 31 años. Ahora que se ha jubilado, está empezando a sentir los dolores de estar de pie durante mucho tiempo cuando una vez estuvo trabajando. A menudo, siente dolor en las rodillas y puede ver enrojecimiento e hinchazón en la misma área. La misma sensación comenzó a extenderse hacia sus caderas, codos y hombros. Fue a una consulta y, después de una serie de pruebas de laboratorio, le diagnosticaron artritis reumatoide .
Contenidos
¿Qué es la artritis reumatoide?
La artritis reumatoide se clasifica como una enfermedad difusa del tejido conectivo.
- La artritis reumatoide (AR) es una enfermedad autoinmune de origen desconocido.
- Se clasifica como una enfermedad difusa del tejido conectivo y es de naturaleza crónica.
- Se caracteriza por una inflamación difusa y una degeneración de los tejidos conectivos.
Fisiopatología
La fisiopatología de la artritis reumatoide es breve y concisa.
- Reacción autoinmune. En la AR, la reacción autoinmune ocurre principalmente en el tejido sinovial .
- Fagocitosis. La fagocitosis produce enzimas dentro de la articulación.
- Desglose del colágeno. Las enzimas descomponen el colágeno, provocando edema, proliferación de la membrana sinovial y, finalmente, formación de pannus .
- Daño. Pannus destruye el cartílago y erosiona el hueso.
- Consecuencias. Las consecuencias son la pérdida de superficies articulares y movimiento articular.
- Cambios degenerativos. Las fibras musculares sufren cambios degenerativos y se pierden la elasticidad de los tendones y ligamentos y la fuerza contráctil.
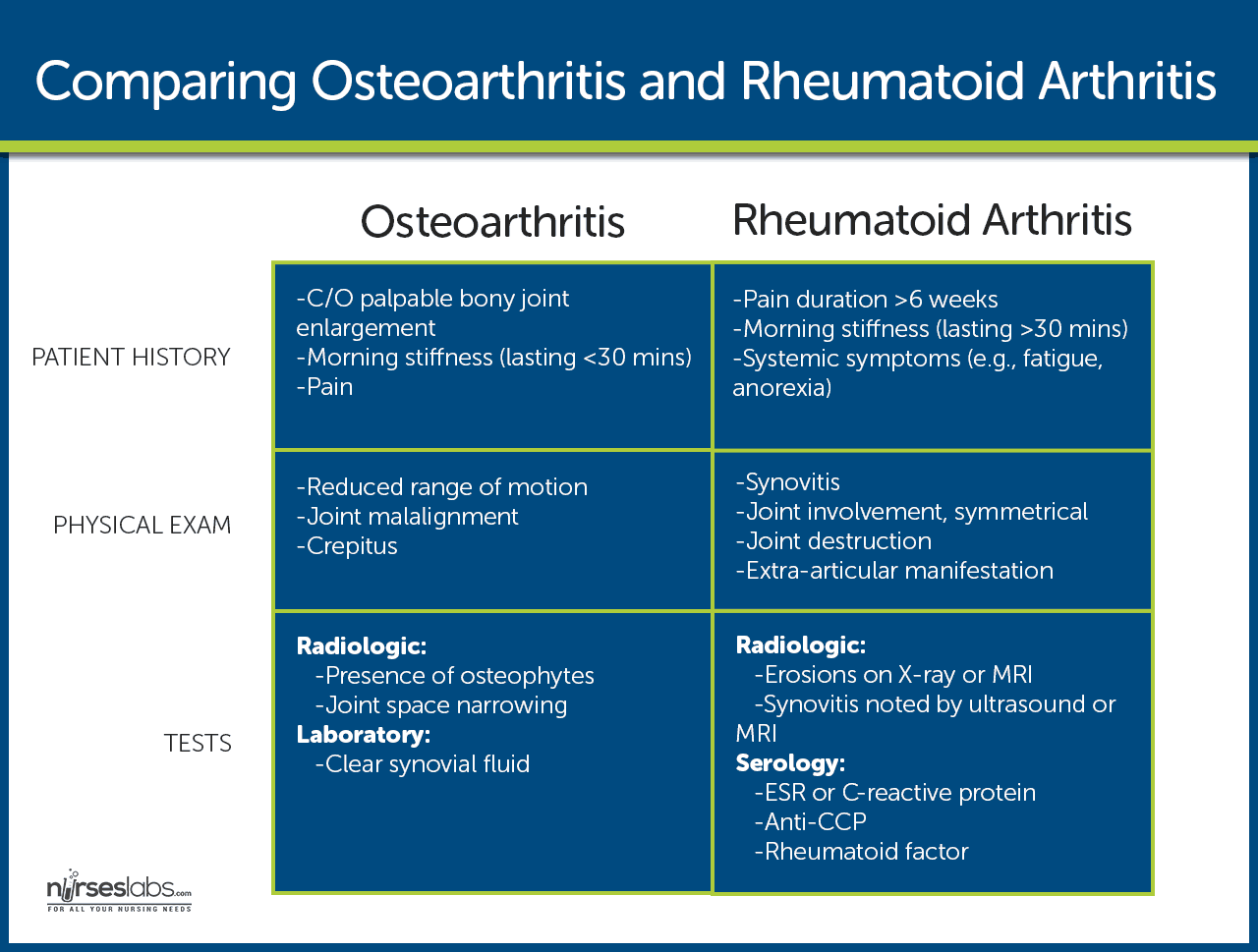
Estadísticas e incidencias
La artritis reumatoide es común en todo el mundo.
- La artritis reumatoide afecta al 1% de la población mundial.
- La proporción de mujeres a hombres con AR está entre 2: 1 y 4: 1 .
Causas
Las enfermedades difusas del tejido conectivo tienen causas desconocidas, pero también se cree que son el resultado de anomalías inmunológicas.
- Genética. Los investigadores han demostrado que las personas con un marcador genético específico llamado epítopo compartido HLA tienen una probabilidad cinco veces mayor de desarrollar artritis reumatoide que las personas sin el marcador.
- Agentes infecciosos. Los agentes infecciosos, como las bacterias y los virus, pueden desencadenar el desarrollo de la enfermedad en una persona cuyos genes hacen que sea más probable que la contraiga.
- Hormonas femeninas. El 70% de las personas con AR son mujeres , y esto se debe a las fluctuaciones de las hormonas femeninas.
- Factores medioambientales. Factores ambientales como la exposición al humo del cigarrillo, la contaminación del aire y los insecticidas.
- Exposiciones ocupacionales. Sustancias como la sílice y el aceite mineral pueden dañar al trabajador y provocar dermatitis de contacto .
Manifestaciones clínicas
Las manifestaciones clínicas de la AR varían, y por lo general reflejan el estadio y la gravedad de la enfermedad de tge.
- Dolor en las articulaciones. Uno de los signos clásicos es que las articulaciones que duelen no se mueven fácilmente.
- Hinchazón. La limitación de la función se produce como resultado de la inflamación de las articulaciones.
- Calor. Hay calor en la articulación afectada y, a la palpación, las articulaciones están esponjosas o empantanadas.
- Eritema. El enrojecimiento del área afectada es un signo de inflamación.
- Falta de función. Debido al dolor, la movilización de la zona afectada tiene limitaciones.
- Deformidades. Las deformidades de las manos y los pies pueden deberse a una desalineación que provoque hinchazón.
- Nódulos reumatoides. Se pueden observar nódulos reumatoides en pacientes con AR más avanzada, y no son dolorosos y se mueven en el tejido subcutáneo.
Complicaciones
Los medicamentos utilizados para tratar la artritis reumatoide pueden causar efectos secundarios graves y adversos.
- Supresión de la médula ósea . El uso inadecuado de inmunosupresores podría provocar la supresión de la médula ósea.
- Anemia . Los agentes inmunosupresores como el metotrexato y la ciclofosfamida son muy tóxicos y pueden producir anemia .
- Trastornos gastrointestinales. Es probable que algunos AINE causen irritación y ulceración gástricas.
Hallazgos de evaluación y diagnóstico
Varios factores contribuyen al diagnóstico de AR.
- Título de anticuerpos antinucleares (ANA): prueba de detección de trastornos reumáticos, elevado en el 25-30% de los pacientes con AR. Se necesitan pruebas de seguimiento para los trastornos reumáticos específicos, por ejemplo, el anti-RNP se usa para el diagnóstico diferencial de la enfermedad reumática sistémica.
- Factor reumatoide (FR): positivo en más del 80% de los casos (prueba de Rose-Waaler).
- Fijación con látex: Positiva en el 75% de los casos típicos.
- Reacciones de aglutinación: Positivas en más del 50% de los casos típicos.
- Complemento sérico: C 3 y C 4 aumentaron en el inicio agudo (respuesta inflamatoria). El trastorno / agotamiento inmunológico da como resultado niveles bajos de complemento total.
- Velocidad de sedimentación globular (VSG): generalmente aumenta mucho (80 a 100 mm / h). Puede volver a la normalidad a medida que mejoran los síntomas.
- CBC: generalmente revela anemia moderada . Los glóbulos blancos se elevan cuando hay procesos inflamatorios.
- Inmunoglobulina (Ig) (IgM e IgG): la elevación sugiere fuertemente un proceso autoinmune como causa de AR.
- Radiografías de las articulaciones afectadas: revelan inflamación de los tejidos blandos, erosión de las articulaciones y osteoporosis del hueso adyacente (cambios tempranos) que progresan a la formación de quistes óseos, estrechamiento del espacio articular y subluxación. Pueden observarse cambios osteoartríticos concurrentes.
- Exploraciones con radionúclidos: identifican la membrana sinovial inflamada.
- Artroscopia directa: la visualización del área revela irregularidades óseas / degeneración de la articulación.
- Sinovial / aspirado de líquido: puede revelar un volumen mayor de lo normal; apariencia opaca, turbia, amarilla (respuesta inflamatoria, sangrado , productos de desecho degenerativos); niveles elevados de glóbulos blancos y leucocitos; disminución de la viscosidad y del complemento (C 3 y C 4 ).
- Biopsia de membrana sinovial : revela cambios inflamatorios y desarrollo de pannus (tejido de granulación sinovial inflamado).
Administración medica
El manejo médico está alineado con cada fase de la artritis reumatoide.
- Descanse y haga ejercicio. Debe haber un equilibrio de descanso y ejercicio planeado para un paciente con AR.
- La remisión a agencias de la comunidad como la Arthritis Foundation podría ayudar al paciente a obtener más apoyo.
- Modificadores de la respuesta biológica. Ha surgido un enfoque de tratamiento alternativo para la AR, los modificadores de la respuesta biológica, en el que un grupo de agentes que consisten en moléculas producidas por células del sistema inmunológico participan en las reacciones inflamatorias.
- Terapia. Se prescribe un programa formal con terapia ocupacional y física para educar al paciente sobre los principios de protección articular, actividades de estimulación, simplificación del trabajo, rango de movimiento y ejercicios de fortalecimiento muscular.
- Nutrición. La selección de alimentos debe incluir los requerimientos diarios de los grupos de alimentos básicos, con énfasis en alimentos ricos en vitaminas, proteínas y hierro para la formación y reparación de tejidos.
Terapia farmacológica
Los medicamentos que se usan en cada fase de la artritis reumatoide incluyen:
Artritis reumatoide temprana
- AINE. Los medicamentos COX-2 bloquean la enzima involucrada en la inflamación mientras dejan intacta la enzima involucrada en la protección del revestimiento del estómago.
- Metotrexato. El metotrexato es actualmente el tratamiento estándar de la AR debido a su éxito en la prevención de la destrucción de las articulaciones y la discapacidad a largo plazo.
- Analgésicos. Se puede recetar analgesia adicional para períodos de dolor extremo.
Artritis reumatoide erosiva moderada
- Ciclosporina. Se agrega Neoral , un inmunosupresor para mejorar el efecto modificador de la enfermedad del metotrexato.
Artritis reumatoide erosiva persistente
- Corticoesteroides. Los corticosteroides sistémicos se utilizan cuando el paciente tiene inflamación y dolor constantes o necesita un medicamento «puente» mientras espera que los FARME más lentos comiencen a hacer efecto.
Artritis reumatoide avanzada e incesante
- Inmunosupresores. Los agentes inmunosupresores se prescriben debido a su capacidad para afectar la producción de anticuerpos a nivel celular.
- Antidepresivos. Para la mayoría de los pacientes con AR, la depresión y la falta de sueño pueden requerir el uso a corto plazo de antidepresivos en dosis bajas, como amitriptilina , paroxetina o sertralina , para restablecer un patrón de sueño adecuado y controlar el dolor crónico .
Manejo quirúrgico
Para la AR erosiva persistente, a menudo se usa cirugía reconstructiva .
- Cirugía reconstructiva. La cirugía reconstructiva está indicada cuando el dolor no puede aliviarse con medidas conservadoras y la amenaza de pérdida de independencia es inminente.
- Sinovectomía. La sinovectomía es la escisión de la membrana sinovial.
- Tenorrafia. La tenorrafia es la sutura de un tendón.
- Artrodesis. La artrodesis es la fusión quirúrgica de la articulación.
- Artroplastia. La artroplastia es la reparación quirúrgica y el reemplazo de la articulación.
La gestión de enfermería
La atención de enfermería del paciente con AR debe seguir un plan básico de atención.
Evaluación de enfermería
La evaluación de un paciente con AR puede contribuir a su diagnóstico.
- Historia y examen físico. La anamnesis y el examen físico abordan manifestaciones como rigidez bilateral y simétrica, dolor a la palpación, hinchazón y cambios de temperatura en las articulaciones.
- Cambios extraarticulares. También se evalúa al paciente para detectar cambios extraarticulares, que incluyen pérdida de peso, cambios sensoriales, agrandamiento de los ganglios linfáticos y fatiga .
Diagnóstico de enfermería
En base a los datos de la evaluación, los principales diagnósticos de enfermería apropiados para el paciente son:
- Dolor agudo y crónico relacionado con inflamación y aumento de la actividad de la enfermedad, daño tisular, fatiga o disminución del nivel de tolerancia.
- Fatiga relacionada con una mayor actividad de la enfermedad, dolor, sueño / descanso inadecuado, pérdida de condición física, nutrición inadecuada y estrés / depresión emocional
- Movilidad física alterada relacionada con un rango de movimiento reducido, debilidad muscular, dolor al moverse, resistencia limitada, falta o uso inadecuado de dispositivos ambulatorios.
- Déficit de autocuidado relacionado con contracturas, fatiga o pérdida de movimiento.
- Imagen corporal alterada relacionada con cambios físicos y psicológicos y dependencia impuesta por enfermedades crónicas.
- Afrontamiento ineficaz relacionado con cambios de rol o estilo de vida reales o percibidos.
Planificación y objetivos de la atención de enfermería
Artículo principal: 6 planes de atención de enfermería para la artritis reumatoide
Los principales objetivos de un paciente con AR son:
- Mejora del nivel de comodidad.
- Incorporación de técnicas de manejo del dolor en la vida diaria.
- Incorporación de estrategias necesarias para modificar la fatiga como parte de las actividades diarias.
- Lograr y mantener una movilidad funcional óptima.
- Adaptarse a los cambios físicos y psicológicos impuestos por la enfermedad reumática.
- Uso de conductas de afrontamiento efectivas para lidiar con las limitaciones reales o percibidas y los cambios de roles.
Intervenciones de enfermería
El paciente con AR necesita información sobre la enfermedad para tomar decisiones de autocuidado y afrontar una enfermedad crónica.
Aliviar el dolor y la incomodidad
- Proporcione una variedad de medidas de comodidad (p. Ej., Aplicación de calor o frío; masaje, cambios de posición, descanso; colchón de espuma, almohada de apoyo, férulas; técnicas de relajación, actividades de diversión).
- Administre medicamentos antiinflamatorios, analgésicos y antirreumáticos de acción lenta según lo prescrito.
- Personalice el horario de medicación para satisfacer las necesidades de manejo del dolor del paciente.
- Fomente la verbalización de los sentimientos sobre el dolor y la cronicidad de la enfermedad.
- Enseñe la fisiopatología del dolor y la enfermedad reumática, y ayude al paciente a reconocer que el dolor a menudo conduce a métodos de tratamiento no probados.
- Ayudar a identificar el dolor que lleva al uso de métodos de tratamiento no probados.
- Evaluar cambios subjetivos en el dolor.
Reducir la fatiga
- Brindar instrucciones sobre la fatiga : describir la relación entre la actividad de la enfermedad y la fatiga ; describir las medidas de comodidad mientras se las proporciona; desarrollar y fomentar una rutina de sueño (baño caliente y técnicas de relajación que favorezcan el sueño); Explicar la importancia del reposo para aliviar los síntomas sistemáticos, articulares,
- y estrés emocional .
- Explique cómo utilizar técnicas de conservación de energía (ritmo, delegación, establecimiento de prioridades).
- Identifica los factores físicos y emocionales que pueden provocar fatiga .
- Facilitar el desarrollo de un horario de actividad / descanso apropiado.
- Fomente la adherencia al programa de tratamiento.
- Consulte y fomente un programa de acondicionamiento.
- Fomente una nutrición adecuada, incluida la fuente de hierro de los alimentos y suplementos.
Mayor movilidad
- Fomente la verbalización con respecto a las limitaciones de movilidad.
- Evaluar la necesidad de una consulta de fisioterapia o ocupacional: enfatizar el rango de movimiento de las articulaciones afectadas; promover el uso de dispositivos ambulatorios de asistencia; explicar el uso de calzado seguro; Utilice el posicionamiento / postura individual apropiado.
- Ayudar a identificar las barreras ambientales.
- Fomente la independencia en la movilidad y ayude según sea necesario: Deje suficiente tiempo para la actividad; proporcionar un período de descanso después de la actividad; Reforzar los principios de protección conjunta y simplificación del trabajo.
- Iniciar la derivación a la agencia de salud comunitaria.
Facilitar el autocuidado
- Ayudar al paciente a identificar los déficits de autocuidado y los factores que interfieren con la capacidad para realizar actividades de autocuidado.
- Desarrollar un plan basado en las percepciones y prioridades del paciente sobre cómo establecer y lograr metas para satisfacer las necesidades de autocuidado, incorporando conceptos de protección articular, conservación de energía y simplificación del trabajo: Proporcionar dispositivos de asistencia apropiados; reforzar el uso correcto y seguro de los dispositivos de asistencia; permitir que el paciente controle el tiempo de las actividades de autocuidado; Explore con el paciente diferentes formas de realizar tareas difíciles o formas de conseguir la ayuda de otra persona.
- Consulte con las agencias de atención médica de la comunidad cuando las personas hayan alcanzado un nivel máximo de autocuidado y aún tengan algunas deficiencias, especialmente en lo que respecta a la seguridad.
Mejorar la imagen corporal y las habilidades de afrontamiento
- Ayude al paciente a identificar los elementos de control sobre los síntomas y el tratamiento de la enfermedad.
- Fomente la verbalización de sentimientos, percepciones y miedos del paciente.
- Identificar áreas de la vida afectadas por enfermedades. Responde preguntas y disipa posibles mitos.
- Desarrolle un plan para controlar los síntomas y obtener el apoyo de familiares y amigos para promover la función diaria.
Monitoreo y manejo de posibles complicaciones
- Ayude al paciente a reconocer y lidiar con los efectos secundarios de los medicamentos.
- Controle los efectos secundarios de los medicamentos, que incluyen hemorragia o irritación del tracto gastrointestinal , supresión de la médula ósea, toxicidad renal o hepática, mayor incidencia de infecciones , llagas en la boca , erupciones cutáneas y cambios en la visión . Otros signos y síntomas incluyen hematomas, problemas respiratorios, mareos, ictericia, orina oscura, heces fecales negras o con sangre, diarrea , náuseas y vómitos y dolores de cabeza.
- Vigile de cerca las infecciones sistémicas y locales, que a menudo pueden enmascararse con altas dosis de corticosteroides.
Puntos de enseñanza
- Centrar la enseñanza del paciente en la enfermedad, los posibles cambios relacionados con ella, el régimen terapéutico prescrito, los efectos secundarios de los medicamentos, las estrategias para mantener la independencia y la función y la seguridad en el hogar.
- Anime al paciente y a la familia a que verbalicen sus inquietudes y hagan preguntas.
- Aborde el dolor, la fatiga y la depresión antes de iniciar un programa de enseñanza, ya que pueden interferir con la capacidad de aprendizaje del paciente.
- Instruya al paciente sobre el manejo básico de la enfermedad y las adaptaciones necesarias en el estilo de vida.
Cuidado continuo
- Referir para atención domiciliaria según sea necesario (p. Ej., Paciente frágil con función significativamente limitada).
- Evaluar el entorno del hogar y su idoneidad para la seguridad del paciente y el manejo del trastorno.
- Identifique las barreras para el cumplimiento y haga las derivaciones adecuadas.
- Para los pacientes con riesgo de deterioro de la integridad de la piel , controle el estado de la piel y también instruya, proporcione o supervise al paciente y su familia sobre las medidas preventivas para el cuidado de la piel.
- Evalúe la necesidad de asistencia del paciente en el hogar y supervise a los asistentes de salud en el hogar.
- Haga referencias a fisioterapeutas y terapeutas ocupacionales a medida que se identifiquen problemas y aumenten las limitaciones.
- Avise al paciente y a la familia sobre los servicios de apoyo como Meals on Wheels y los capítulos locales de la Arthritis Foundation.
- Evalúe el estado físico y psicológico del paciente, la idoneidad del manejo de los síntomas y el cumplimiento del plan de manejo.
- Enfatice la importancia de las citas de seguimiento para el paciente y su familia.
Evaluación
Los resultados esperados incluyen:
- Nivel de comodidad mejorado.
- Incorporación de técnicas de manejo del dolor en la vida diaria.
- Se incorporaron las estrategias necesarias para modificar la fatiga como parte de las actividades diarias.
- Movilidad funcional óptima lograda y mantenida.
- Adaptado a los cambios físicos y psicológicos impuestos por la enfermedad reumática.
- Usó comportamientos de afrontamiento efectivos para lidiar con las limitaciones reales o percibidas y los cambios de roles.
Pautas para el alta y el cuidado domiciliario
La enseñanza del paciente es un aspecto esencial del alta y la atención domiciliaria.
- Educación sobre trastornos. El paciente y la familia deben poder explicar la naturaleza de la enfermedad y los principios del manejo de la enfermedad.
- Medicamentos. El paciente o cuidador debe poder describir el régimen de medicación (nombre de la medicación, dosis , horario de administración, precauciones, efectos secundarios potenciales y efectos deseados).
- El manejo del dolor. El paciente debe poder describir y demostrar el uso de técnicas de manejo del dolor.
- Independencia. El paciente debe poder demostrar su capacidad para realizar actividades de autocuidado de forma independiente o con dispositivos de asistencia.
Pautas de documentación
El enfoque de la documentación incluye:
- Descripción del paciente de la respuesta al dolor.
- Específicos del inventario de dolor.
- Expectativas de manejo del dolor.
- Nivel aceptable de dolor.
- Manifestaciones de fatiga y otros hallazgos de la evaluación.
- Grado de deterioro y efecto sobre el estilo de vida.
- Nivel de función, capacidad para participar en actividades específicas o deseadas.
- Nivel funcional y especificidad de limitaciones.
- Recursos necesarios y dispositivos adaptativos.
- Disponibles y uso de recursos comunitarios.
- Observaciones, presencia de comportamiento desadaptativo, cambios emocionales, nivel de independencia.
- Uso de medicación previa.
- Plan de cuidados.
- Plan de enseñanza.
- Respuesta a intervenciones, enseñanzas y acciones realizadas.
- Logro o progreso hacia los resultados deseados.
- Modificaciones al plan de cuidados.
- Necesidades a largo plazo.
Prueba de práctica: Artritis reumatoide
Aquí hay algunas preguntas de práctica para esta guía de estudio. Visite nuestra página del banco de pruebas de enfermería para obtener más preguntas sobre la práctica de NCLEX .
1. Se prescribe tiomalato de sodio y oro a un paciente con artritis reumatoide. ¿Cuál de los siguientes efectos secundarios indica una sobredosis del medicamento?
A. Enrojecimiento.
B. mareos.
C. Dolor articular.
D. Sabor metálico.
1. Respuesta: D. Sabor metálico.
- D: Los signos de toxicidad del tiomalato de sodio y oro son prurito, diarrea , dermatitis, estomatitis y sabor metálico.
- A&B: Enrojecimiento y mareos son los efectos secundarios que pueden ocurrir poco después de la inyección.
- C: Puede ocurrir un aumento del dolor en las articulaciones 1-2 días después de la inyección.
2. Se administra adalimumab (Humira) a un paciente para el tratamiento de la artritis reumatoide. ¿Cuál de los siguientes efectos secundarios está asociado con el medicamento?
A. Entumecimiento.
B. Diarrea .
C. Retención urinaria .
D. Aumento de peso.
2. Respuesta: A. Entumecimiento.
- R: Adalimumab (Humira) se ha asociado con efectos secundarios neurológicos como entumecimiento, hormigueo, mareos, alteraciones visuales y debilidad en las piernas).
- B, C, D: Las opciones B, C y D no están asociadas con el uso de medicamentos.
3. A un paciente se le acaba de recetar metotrexato (Trexall) para el tratamiento de la artritis reumatoide que no respondió a ningún otro tratamiento. ¿Un recordatorio importante para el paciente es?
R. Las heces de color arcilla son una respuesta normal al tratamiento.
B. El embarazo no está contraindicado con el uso del medicamento.
C. Lavado estricto de manos .
D. Obtenga una fuente diaria de luz solar durante el día.
3. Respuesta: C. Lavado estricto de manos .
- C: Los pacientes que toman metotrexato tienen más probabilidades de contraer infecciones o pueden empeorar cualquier infección actual. Por lo tanto, lavarse las manos ayudará a prevenir la propagación de infecciones.
- R: La opción A es un signo de toxicidad hepática y se debe notificar al médico.
- B: No se permite el embarazo durante el tratamiento.
- D: Puede ocurrir fotosensibilidad durante el tratamiento, por lo que se recomienda al paciente que use protector solar o cualquier equipo protector contra la luz solar.
4. El Sr. Mc Princeton, a quien se le ha diagnosticado artritis reumatoide (AR), se queja de las articulaciones que siempre duelen y dice: «Tengo ganas de quedarme en la cama todo el día». ¿Qué instrucción de alta estaría destinada a mantener la mayor función posible?
A. «Abstenerse de hacer ejercicio porque solo agrava el proceso de la enfermedad».
B. «Aplique vendajes elásticos en todas las articulaciones para aumentar el umbral del dolor».
C. «Mantenga una posición supina la mayor parte del día para evitar el estrés de soportar peso».
D. «Promover ejercicios acuáticos (acuáticos) para mejorar la movilidad articular».
4. Respuesta: D. «Promover ejercicios acuáticos (acuáticos) para mejorar la movilidad articular».
- D: Los ejercicios acuáticos son excelentes porque el agua promueve la flotabilidad, lo que facilita el movimiento de las articulaciones.
- R: Las personas con AR deben mantener un programa de ejercicio activo para fortalecer y preservar el movimiento muscular.
- B: Las vendas elásticas no serían útiles.
- C: Estar activo en lugar de permanecer en decúbito supino todo el día podría ayudar a fortalecer los músculos y las articulaciones.
5. ¿Cuáles de los siguientes son los signos y síntomas clásicos de la artritis reumatoide?
A. Dolor al soportar peso, erupción cutánea y febrícula . B. Inflamación articular, rigidez articular por la mañana y movimiento articular bilateral. C. Crepitación, desarrollo de ganglios de Heberden y anemia. D. Fatiga , leucopenia y dolor articular.
5. Respuesta: B. Inflamación articular, rigidez articular por la mañana y movimiento articular bilateral.
- B: La hinchazón de las articulaciones, la rigidez de las articulaciones por la mañana y el movimiento de las articulaciones bilaterales son los signos clásicos de la artritis reumatoide.
- A, C, D: los otros síntomas no se encuentran en un paciente con artritis reumatoide.
Ver también
Otros artículos que te pueden gustar: