La púrpura trombocitopénica idiopática (PTI) tiene dos síndromes clínicos distintos, que se manifiestan como una afección aguda en los niños y una afección crónica en los adultos.
Contenidos
¿Qué es la púrpura trombocitopénica idiopática?
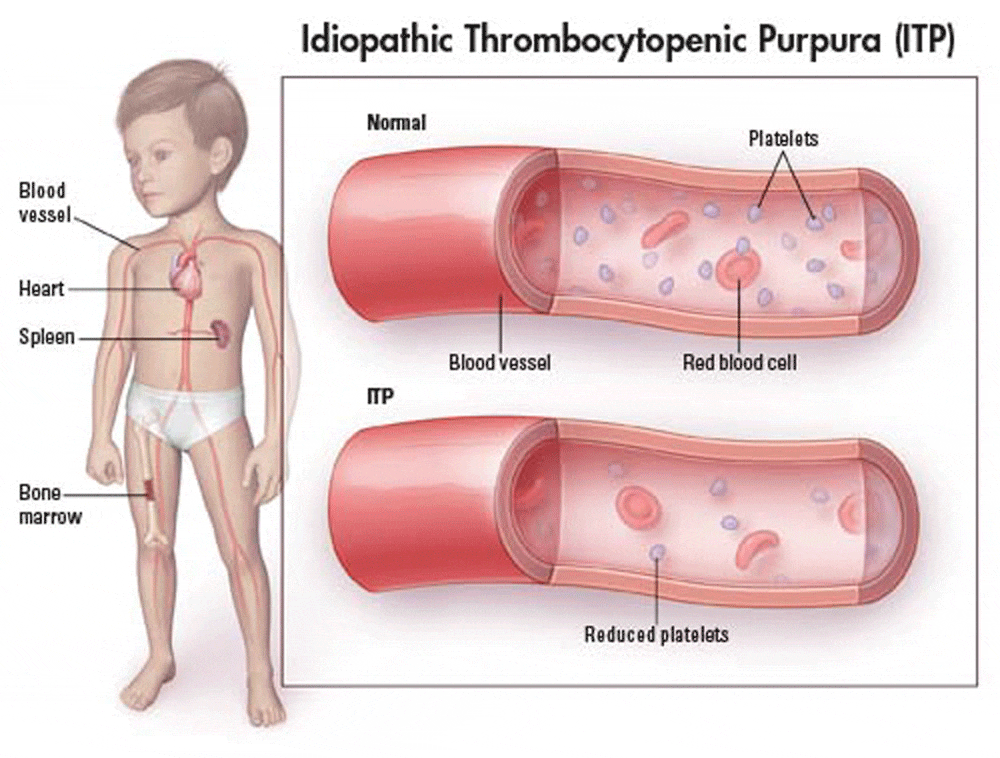
- La púrpura trombocitopénica idiopática (PTI) , también conocida como púrpura trombocitopénica inmune primaria y púrpura trombocitopénica autoinmune, se define como trombocitopenia aislada con médula ósea normal y en ausencia de otras causas de trombocitopenia.
- La PTI es un trastorno que puede provocar hematomas y sangrado fáciles o excesivos.
- Los niños a menudo desarrollan PTI después de una infección viral y generalmente se recuperan por completo sin tratamiento.
Fisiopatología
El sangrado es el resultado de niveles inusualmente bajos de plaquetas, las células que ayudan a la coagulación de la sangre.
- La PTI es principalmente una enfermedad de mayor destrucción de plaquetas periféricas, y la mayoría de los pacientes tienen anticuerpos contra glucoproteínas específicas de la membrana plaquetaria.
- La insuficiencia medular relativa puede contribuir a esta afección, ya que los estudios muestran que la mayoría de los pacientes tienen una producción de plaquetas normal o disminuida.
- La PTI aguda a menudo sigue a una infección aguda y tiene una resolución espontánea en 2 meses.
- La PTI crónica persiste más de 6 meses sin una causa específica.
Estadísticas e incidencias
Las tasas de incidencia de púrpura trombocitopénica idiopática (PTI) son las siguientes:
- Una estimación media de la incidencia en niños es de 50 casos por 1.000.000 por año.
- Los casos nuevos de PTI crónica refractaria comprenden aproximadamente 10 casos por cada 1.000.000 por año
- Según estudios en Dinamarca e Inglaterra, la PTI infantil ocurre en aproximadamente 10-40 casos por cada 1.000.000 por año.
- Un estudio prospectivo basado en la población en Noruega indicó una incidencia de 53 por 1.000.000 en niños menores de 15 años.
- Un estudio en Kuwait informó una mayor incidencia de 125 casos por cada 1.000.000 por año.
- La tasa de mortalidad por hemorragia es aproximadamente del 1% en niños y del 5% en adultos.
- La remisión espontánea ocurre en más del 80% de los casos en niños.
- La prevalencia máxima se produce en niños de 2 a 4 años.
- Aproximadamente el 40% de todos los pacientes son menores de 10 años.
- En la PTI aguda (niños), la distribución es igual entre hombres (52%) y mujeres (48%).
Causas
Si se desconoce la causa de esta reacción inmunitaria, la afección se denomina púrpura trombocitopénica idiopática. Idiopático significa «de causa desconocida».
- Aumento de la degradación de las plaquetas. En las personas con PTI, los anticuerpos producidos por el sistema inmunológico se adhieren a las plaquetas, marcando las plaquetas para su destrucción; el bazo , que ayuda al cuerpo a combatir las infecciones, reconoce los anticuerpos y elimina las plaquetas del sistema; el resultado de este caso de identidad errónea es un número menor de plaquetas circulantes de lo normal.
Manifestaciones clínicas
Características clínicas de la púrpura trombocitopénica idiopática (PTI):
- Petequias. Las petequias aparecen cuando los capilares sangran, filtrando sangre hacia la piel.
- Púrpura. Predominan los hematomas o la púrpura fáciles o excesivos; si los megacariocitos de la médula ósea no pueden aumentar la producción y mantener un número normal de plaquetas circulantes, se desarrollan trombocitopenia y púrpura.
- Hemorragia. Bullas hemorrágicas en las membranas mucosas, sangrado gingival, signos de sangrado gastrointestinal, hemorragias retinianas y evidencia de hemorragia intracraneal, con posibles síntomas neurológicos; el sangrado es el resultado de niveles inusualmente bajos de plaquetas, las células que ayudan a la coagulación de la sangre.
- Bazo no palpable. La prevalencia de bazo palpable en pacientes con PTI es aproximadamente la misma que en la población sin PTI (es decir, 3% en adultos, 12% en niños); a pesar de la destrucción de las plaquetas por los macrófagos esplénicos, el bazo normalmente no está agrandado.
- Sangrado espontáneo. El sangrado espontáneo se produce cuando el recuento de plaquetas es inferior a 20.000 / mm3.
Hallazgos de evaluación y diagnóstico
El diagnóstico de púrpura trombocitopénica idiopática incluye:
- Estudios de laboratorio. La trombocitopenia aislada en un hemograma completo (CBC) es el hallazgo clave de laboratorio; el recuento de glóbulos blancos (WBC) y el nivel de hemoglobina suelen ser normales, a menos que se haya producido una hemorragia grave; en el frotis periférico, las plaquetas verdaderamente gigantes sugieren trombocitopenia congénita.
- Estudios de imagen. Se justifica una tomografía computarizada de la cabeza si existe preocupación con respecto a la hemorragia intracraneal.
Administración medica
El tratamiento puede incluir varios enfoques, como medicamentos para aumentar el recuento de plaquetas o cirugía para extirpar el bazo (esplenectomía).
- Atención prehospitalaria. La atención prehospitalaria se centra en los ABC (vías respiratorias, respiración, circulación), que incluyen proporcionar oxígeno, controlar la hemorragia grave e iniciar líquidos intravenosos (IV) para mantener la estabilidad hemodinámica; El control de las vías respiratorias puede ser necesario para una hemorragia intracraneal importante.
- Atención en el departamento de emergencias. Las hemorragias potencialmente mortales requieren intervenciones de cuidados intensivos convencionales; en el paciente con PTI conocida, son adecuados los glucocorticoides parenterales en dosis altas e inmunoglobulina intravenosa (IgIV), con o sin transfusiones de plaquetas.
- Consultas. Consulte a un hematólogo para obtener ayuda para confirmar el diagnóstico o, en el paciente con PTI conocida, coordinar la disposición y la atención de seguimiento, si corresponde.
Manejo farmacológico
Los glucocorticoides y la inmunoglobulina intravenosa (IgIV) son los pilares del tratamiento médico para la púrpura trombocitopénica idiopática (PTI).
- Glucocorticoides. Estos agentes se utilizan para tratar trastornos autoinmunitarios idiopáticos y adquiridos; se ha demostrado que aumentan el recuento de plaquetas en la PTI.
- Productos de sangre. La administración de IgIV puede aumentar temporalmente el recuento de plaquetas en algunos niños y adultos con PTI; considere la IgIV si la situación requiere un aumento rápido y temporal del recuento de plaquetas.
- Trombopoyético. Estos agentes estimulan directamente la producción de plaquetas en la médula ósea.
La gestión de enfermería
La atención de enfermería para un niño con púrpura trombocitopénica idiopática incluye:
Evaluación de enfermería
La evaluación en un niño con PTI incluye lo siguiente:
- Historia. Los medicamentos pueden ser una etiología común para inducir trombocitopenia, y los pacientes deben revisar cuidadosamente sus medicamentos; un estudio utilizó tres métodos distintos para documentar los fármacos que pueden estar asociados con la trombocitopenia inmunitaria inducida por fármacos (DITP).
- Examen físico. Abordar los factores de riesgo de aumento del sangrado, como enfermedad gastrointestinal, enfermedad del SNC, enfermedad urológica o estilo de vida activo, ya que pueden determinar la agresividad del tratamiento.
Diagnósticos de enfermería
Según los datos de la evaluación, los principales diagnósticos de enfermería para la púrpura trombocitopénica idiopática son:
- Riesgo de hemorragia relacionado con la disminución del recuento de plaquetas.
- Riesgo de lesiones relacionadas con un perfil sanguíneo anormal.
- Riesgo de protección ineficaz relacionada con la percepción cinestésica alterada.
- Riesgo de infección relacionado con la supresión del sistema inmunológico por esteroides.
Planificación y objetivos de la atención de enfermería
Los principales objetivos de planificación de la atención de enfermería para la púrpura trombocitopénica idiopática son:
- El paciente o los cuidadores toman medidas para prevenir el sangrado y reconocer los signos de sangrado que deben informarse de inmediato a un profesional de la salud.
- El paciente no experimenta sangrado como lo demuestra la presión arterial normal , los niveles de hematocrito y hemoglobina estables y los rangos deseados para los perfiles de coagulación.
- El paciente permanece libre de lesiones.
- El paciente aumenta la actividad diaria, si es posible.
- El paciente permanece libre de infección, como lo demuestran los signos vitales normales y la ausencia de signos y síntomas de infección.
- Reconocimiento temprano de la infección para permitir un tratamiento oportuno.
Intervenciones de enfermería
Las intervenciones de enfermería para un niño con PTI son:
- Evita el sangrado. Revisar los resultados de laboratorio para el estado de coagulación según corresponda: recuento de plaquetas, tiempo de protrombina / índice internacional normalizado (PT / INR), tiempo de tromboplastina parcial activada (aPTT), fibrinógeno, tiempo de sangrado, productos de degradación de fibrina, vitamina K, tiempo de coagulación activado (ACT) ; y educar al paciente en riesgo y a los cuidadores sobre las medidas de precaución para prevenir el trauma tisular o la interrupción de los mecanismos normales de coagulación .
- Prevenga lesiones. Adapte completamente al paciente a su entorno; ponga la luz de llamada a su alcance y enseñe cómo llamar para pedir ayuda; responda a la luz de llamada inmediatamente; evitar el uso de restricciones; obtener la orden de un médico si se necesitan restricciones; y elimine o deje caer todos los peligros posibles en la habitación, como navajas de afeitar, medicamentos y fósforos.
- Prevenir infección. Lávese las manos y enséñele al paciente y al SO a lavarse las manos antes del contacto con los pacientes y entre procedimientos con el paciente; fomentar la ingesta de líquidos de 2000 a 3000 ml de agua al día, a menos que esté contraindicado; recomendar el uso de cepillos de dientes de cerdas suaves y ablandadores de heces para proteger las membranas mucosas; y si ocurre una infección, enséñele al paciente a tomar antibióticos según lo prescrito; Indique al paciente que tome el ciclo completo de antibióticos incluso si los síntomas mejoran o desaparecen.
Evaluación
Las metas se alcanzan como lo demuestra:
- El paciente o los cuidadores tomaron medidas para prevenir hemorragias y reconocieron signos de hemorragia que deben informarse de inmediato a un profesional de la salud.
- El paciente no experimentó sangrado como lo demuestra la presión arterial normal , los niveles de hematocrito y hemoglobina estables y los rangos deseados para los perfiles de coagulación.
- El paciente permaneció libre de lesiones.
- El paciente aumentó la actividad diaria, si es posible.
- El paciente permaneció libre de infección, como lo demuestran los signos vitales normales y la ausencia de signos y síntomas de infección.
- El reconocimiento temprano de la infección permitió un tratamiento inmediato.
Pautas de documentación
La documentación en un niño con PTI incluye lo siguiente:
- Resultados de la evaluación inicial y posterior para incluir signos y síntomas.
- Restricciones culturales o religiosas individuales y preferencias personales.
- Plan de cuidados y personas involucradas.
- Plan de enseñanza.
- Respuestas del paciente a las enseñanzas, intervenciones y acciones realizadas.
- Logro o progreso hacia el resultado deseado.
- Necesidades a largo plazo y quién es responsable de las acciones a tomar.
Prueba de práctica: púrpura trombocitopénica idiopática
Aquí hay un cuestionario de 5 elementos para la guía de estudio de la púrpura trombocitopénica idiopática (PTI). Visite nuestra página del banco de pruebas de enfermería para obtener más preguntas sobre la práctica de NCLEX .
1. ¿Cuál de los siguientes fármacos recetaría el médico para mejorar el recuento de plaquetas en un paciente masculino con púrpura trombocitopénica idiopática (PTI)?
A. Ácido acetilsalicílico (AAS)
B. Corticosteroides
C. Metotrexato
D. Vitamina K
1. Respuesta: B. Corticosteroides.
- Opción B: la terapia con corticosteroides puede disminuir la producción de anticuerpos y la fagocitosis de las plaquetas recubiertas de anticuerpos, reteniendo más plaquetas funcionales.
- Opción C: el metotrexato puede causar trombocitopenia.
- Opciones A y D: la vitamina K se usa para tratar un estado anticoagulado excesivo por sobrecarga de warfarina y el AAS disminuye la agregación plaquetaria.
2. La enfermera Hannah está administrando un esteroide a un niño diagnosticado con púrpura trombocitopénica idiopática (PTI); ¿Cuál de los siguientes debe controlar la enfermera?
A. Infección
B. Anemia
C. Sangrado
D. Hematomas
2. Respuesta: A. Infección.
- Opción A: los esteroides pueden promover la inmunosupresión, haciendo que el niño sea más susceptible a las infecciones.
- Opción B: la anemia no está relacionada con el trastorno o la medicación.
- Opciones C y D: el sangrado y los hematomas se reconocen como resultado del trastorno, no como resultado de la terapia con esteroides.
3. El hijo del Sr. y la Sra. Robertson fue diagnosticado con púrpura trombocitopénica idiopática. Deben saber que la droga que deben evitarse es:
A. Acetaminofén
B. Aspirina
C. Codeína
D. Morfina
3. Respuesta: B. Aspirina.
- Opción B: la aspirina ejerce una acción antiplaquetaria y, por lo tanto, puede aumentar la destrucción plaquetaria en la PTI.
- Opciones A, C y D: el acetaminofén, la codeína y la morfina no tienen efecto sobre las plaquetas y, por lo tanto, no están contraindicados.
4. Los corticosteroides son potentes supresores de la respuesta inflamatoria del organismo. ¿Cuáles de las siguientes condiciones o acciones suprimen?
A. Síndrome de Cushing
B. Receptores del dolor C.Respuesta
inmunitaria
D. Transmisión neuronal
4. Respuesta: C. Respuesta inmune.
- Opción C: Los corticosteroides suprimen los eosinófilos, los linfocitos y las células asesinas naturales, inhibiendo el proceso inflamatorio natural en una parte del cuerpo infectada o lesionada.
- Opción A: el tratamiento excesivo con corticosteroides puede provocar el síndrome de Cushing.
- Opciones B y D: los corticosteroides no suprimen los receptores del dolor ni la transmisión neuronal.
5. Un paciente está recibiendo una transfusión de plaquetas. ¿La enfermera determina que el paciente se beneficia de esta terapia si el paciente muestra cuál de los siguientes?
A. Episodios febriles menos frecuentes
B. Nivel aumentado de hematocrito
C. Menos episodios de sangrado
D. Nivel aumentado de hemoglobina
5. Respuesta: C. Menos episodios de sangrado.
- Opciones C: Se pueden administrar transfusiones de plaquetas para prevenir hemorragias cuando el recuento de plaquetas disminuye.
- Opciones A: Se producirá una disminución del episodio febril después de la transfusión de agranulocitos.
- Opciones B y D: se producirá un aumento del nivel de hemoglobina y hematocrito después de la transfusión de glóbulos rojos.
Ver también
Temas relacionados con esta guía de estudio:
- Guías de estudio de enfermería pediátrica
- Notas de enfermería: guías de estudio para varios temas
- Preguntas de práctica de NCLEX de enfermería pediátrica
Otras lecturas
Recursos y libros recomendados para enfermería pediátrica:
- PedsNotes: Guía clínica de bolsillo para enfermeras (Guías clínicas de bolsillo para enfermeras)
- La enfermería pediátrica es increíblemente fácil
- Fundamentos de enfermería pediátrica de Wong
- Enfermería pediátrica: los componentes críticos del cuidado de enfermería